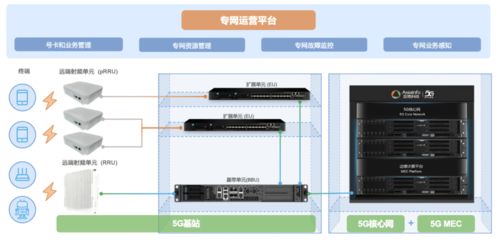
隨著慢性病發病率的持續上升,慢病管理已成為全球公共衛生的重要議題。在推進慢病管理的過程中,信息系統集成服務面臨三大顯著挑戰,這些挑戰直接影響醫療資源的優化配置和患者健康水平的提升。
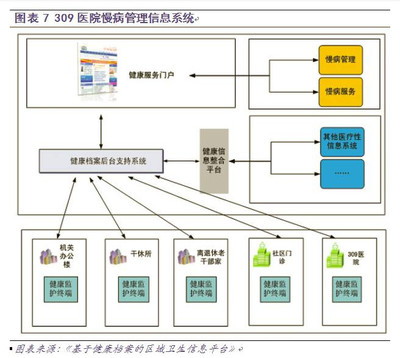
數據碎片化與互操作性不足是慢病管理信息系統的首要挑戰。慢病患者通常需要在多個醫療機構就診,導致其健康數據分散在不同的電子病歷系統、健康監測設備和移動應用中。這些系統之間缺乏統一的數據標準和接口規范,使得數據難以整合和共享。例如,一位糖尿病患者的血糖監測數據、用藥記錄和并發癥信息可能分別存儲在社區醫院、專科診所和家庭健康設備中,而醫護人員無法全面獲取這些信息,從而影響診療決策的精準性。
技術架構與安全隱私問題構成另一大挑戰。慢病管理信息系統需要集成多種技術模塊,如遠程監測、數據分析、患者教育和預警系統等。現有系統往往采用異構技術平臺,導致集成過程復雜且成本高昂。同時,健康數據涉及高度敏感的個人隱私,系統集成必須符合嚴格的法規要求(如HIPAA或GDPR),但在數據交換和存儲過程中,如何確保信息安全、防止未授權訪問和數據泄露,仍是一個亟待解決的問題。例如,云服務與本地系統的集成可能增加數據泄露風險,而跨機構的數據共享又需平衡便利性與安全性。
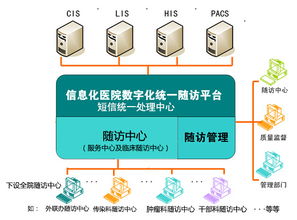
第三,資源協調與多方協作困難是慢病管理信息系統的現實瓶頸。慢病管理涉及患者、家庭醫生、專科醫生、藥師、社區護理人員等多方參與者,信息系統集成需要促進這些角色之間的無縫協作。不同機構往往有獨立的業務流程和信息壁壘,導致資源分配不均和溝通效率低下。舉例來說,若醫院信息系統與社區健康平臺未能有效集成,患者出院后的隨訪和用藥管理可能脫節,增加再住院風險。系統集成還需考慮用戶友好性,確保醫護人員和患者能夠輕松使用,避免因技術復雜度而降低參與度。
為應對這些挑戰,信息系統集成服務需采取綜合策略:推動數據標準化和互操作性協議,采用模塊化技術架構以提升靈活性,加強安全防護與隱私保護機制,并通過政策支持與多方合作優化資源協調。只有克服這些障礙,慢病管理信息系統才能實現從數據孤島向智能協同的轉變,最終提升慢病防控的整體效能。